Ορισμός – Επιδημιολογικά δεδομένα
Ορίζεται ως βλάβη τμήματος του εγκεφάλου που προκαλείται από απότομη διακοπή της παροχής αίματος σε αυτό, συνήθως από απόφραξη αγγείου ή αιμοδυναμική διαταραχή από ενδοκράνια ή εξωκράνια αγγειακή βλάβη (στένωση, διάσχιση, αγγειίτιδα). Επάγεται νευρωνικός θάνατος (έμφρακτο) εφόσον και η αυτορρύθμιση της αιμάτωσης και η παράπλευρη κυκλοφορία δεν είναι επαρκείς. Δυνατόν να προκληθεί και από ρήξη αγγείου του εγκεφάλου (αιμορραγικό ΑΕΕ). Κλινικά εκδηλώνεται με δυσλειτουργία τμημάτων του σώματος που ελέγχονται από το συγκεκριμένο τμήμα του εγκεφάλου που υπέστη νέκρωση.
Τα ΑΕΕ παγκοσμίως είναι η 2η αιτία θανάτου και 1η αιτία σοβαρής αναπηρίας
(0,2% του πληθυσμού/έτος, 600 ημιπληγικοί / 100.000 κατοίκους)
Σε Β. Αμερική και Ευρώπη 16-20 % των θανάτων από Στεφανιαία Νόσο (ΣΝ) και 10-14% από ΑΕΕ. Στην Ελλάδα μία από τις μεγαλύτερες αναλογίες θανάτων από ΑΕΕ.
30% μεγαλύτερος κίνδυνος στους άνδρες, ενώ > 75 ετών παρόμοιος στα δύο φύλα . 10% των ΑΕΕ άμεσα θανατηφόρα (15% τον 1ο μήνα), 25-35 % των ασθενών που υπέστησαν ΑΕΕ θα πεθάνουν εντός 1 έτους , 1/2 των ασθενών < 65 ετών θα πεθάνουν εντός 8 ετών.
Η Αγγειακή Άνοια, επακόλουθο των ΑΕΕ, 2η αιτία άνοιας μετά την εκφυλιστική – ν. Alzheimer, αλλά επιπλέον και επικάλυψη με αυτήν. Η συχνότητά της αυξάνεται με την ηλικία και κυμαίνεται έως 5% για άτομα 70-80 ετών
Μετά από ΑΕΕ ο κίνδυνος για Οξύ Έμφραγμα Μυοκαρδίου (ΟΕΜ) είναι διπλάσιος έως τριπλάσιος, ενώ από την άλλη, 10% των ασθενών μετά από ΟΕΜ θα υποστούν ΑΕΕ σε διάστημα 6 ετών
Κλινικές Εκδηλώσεις
Εκδηλώσεις οξείας εγκεφαλικής δυσλειτουργίας με διάχυτη ή εστιακή βλάβη του νευρικού συστήματος ή θάνατο. Μυϊκή αδυναμία, απώλεια εκουσίων κινήσεων μέλους, ημιπάρεση ή ημιπληγία (χαλαρή παράλυση) και διαταραχές αισθητικότητας.
Εγκαθίστανται συνήθως αιφνίδια ή σιγά-σιγά σε λίγα λεπτά έως λίγες ώρες. Τα εμβολικά αιφνίδια, ενώ τα θρομβωτικά προοδευτική εισβολή. ΑΕΕ λόγω εξωκράνιας αθηροσκλήρωσης με στένωση και αιμοδυναμική επίπτωση εισβάλλουν συνήθως μετά πτώση της Αρτηριακής Πίεσης (ΑΠ). Σε εξελισσόμενα ΑΕΕ επιδείνωση της κλινικής εικόνας τις πρώτες ημέρες. Τα αιμορραγικά ΑΕΕ εισβάλλουν αιφνίδια, συνήθως κατά τη διάρκεια σωματικής δραστηριότητας και συμπεριφέρονται ως χωροκατακτητική εξεργασία.
Στην πάσχουσα πλευρά σημεία Babinsky, Barre, αύξηση τενοντίων και ελάττωση κοιλιακών αντανακλαστικών (ιδίως σε μερικές ημέρες οπότε επανέρχεται τονικότητα και συσπαστικότητα μερικών μυΙκών ομάδων), διαταραχή ισορροπίας, ίλιγγος, παρέσεις-παραλύσεις κρανιακών νεύρων (προσωπικού, υπογλώσσιου, γλωσοφαρυγγικού).
Διαταραχή προσανατολισμού, αντίληψης, μνήμης, επιπέδου συνειδήσεως (κλίμακα Γλασκώβης), βυθιότητα, σύγχυση, διέγερση, σπασμοί (Δ.Δ διαταραχές ύδατος-ηλεκτρολυτών, μεταβολικές διαταραχές, υπερ-υπογλυκαιμία, ουραιμική, ηπατική εγκεφαλοπάθεια, αλκοόλ, φάρμακα, εγκεφαλίτις, μηνιγγίτις, επιληψία, κρανιοεγκεφαλική κάκωση, Οξύ Έμφραγμα Μυοκαρδίου -ΟΕΜ, αρρυθμίες, υπόταση, υστερία, υπερκαπνία). Σε άτομα ηλικιωμένα ή καταβεβλημένα πυρετός, αφυδάτωση και λήψη φαρμάκων απορυθμίζουν εύκολα το Κεντρικό Νευρικό Σύστημα (ΚΝΣ) και το επίπεδο συνείδησης.
Βαριά κλινική εικόνα με διαταραχές καρδιακού ρυθμού, αναπνοής και κώμα σε ΑΕΕ του στελέχους. Κεφαλαλγία (ισχυρότατη με δυσκαμψία αυχένος-μηνιγγισμό στην υπαραχνοειδή αιμορραγία, με πυρετό σε λοίμωξη ΚΝΣ). Διαταραχές οράσεως (ημιανοψία), διπλωπία και διαταραχές αναπνοής. Διαταραχές λόγου, αφασία (κινητική, αισθητική, μικτή-βλάβη στο επικρατούν ημισφαίριο), δυσαρθρία (45% των ασθενών που υποχωρεί μετά μερικές εβδομάδες στο 15%) . Δυσκαταποσία – δυσφαγία (35% των ασθενών)
Κλινικές εκδηλώσεις ισχαιμίας καρωτιδικού συστήματος που περιλαμβάνουν φύσημα καρωτίδας, θάμβος ή αμαύρωση ενός οφθαλμού, πάρεση-υπαισθησία ενός κάτω άκρου, πάρεση-υπαισθησία ημιπροσώπου και ομόπλευρου άνω άκρου (ενδεχομένως και κάτω άκρου), αφασία (επικρατούν ημισφαίριο), αγνωσία, απραξία (μη επικρατούν ημισφαίριο). Ισχαιμία στελέχους μέσης εγκεφαλικής: βαριά παράλυση ημιπροσώπου, άνω και κάτω άκρου, διαταραχή επιπέδου συνείδησης, μικτή αφασία.
Κλινικές εκδηλώσεις ισχαιμίας σπονδυλοβασικού συστήματος που περιλαμβάνουν διπλωπία, ημιανοψία, φλοιώδης τύφλωση, δυσκαταποσία, θαλαμικό σύνδρομο (επώδυνη ημιϋπαισθησία), ίλιγγο, διαταραχή ισορροπίας, Drop attack (αδυναμία κάτω άκρων με πτώση στο έδαφος χωρίς απώλεια συνειδήσεως, διαταραχή επιπέδου συνειδήσεως, ημιπάρεση-ημιϋπαισθησία ή και τετραπληγία (βασική αρτηρία). Χιαστή ή επαλλάσουσα συνδρομή (πάρεση εγκεφαλικών νεύρων ομόπλευρα και αδυναμία, υπαισθησία σώματος ετερόπλευρα
Αιτιοπαθογένεια -Κατάταξη ΑΕΕ
Η συντριπτική πλειοψηφία των ΑΕΕ είναι ισχαιμικά, ενώ τα αιμορραγικά παρότι μειοψηφία, χαρακτηρίζονται από υψηλό ποσοστό θνητότητας, ακόμη και κατά τη διάρκεια της νοσηλείας τους στο Νοσοκομείο την 1η εβδομάδα (Εικ. 1).
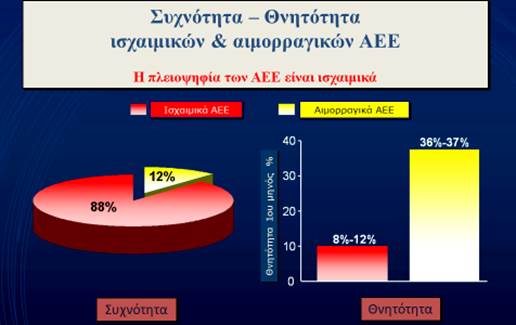
Εικ 1. Επιπολασμός και Θνητότητα Ισχαιμικών και Αιμορραγικών ΑΕΕ
Το οξύ ισχαιμικό ΑΕΕ είναι άκρως επείγον περιστατικό που απαιτεί άμεση αναγνώριση, διαγνωστική προσέγγιση και αντιμετώπιση εί δυνατόν με βέλτιστη παρέμβαση (θρομβόλυση ή/και θρομβεκτομή). Η εξέλιξη τόσο ενός ισχαιμικού ΑΕΕ, όσο και ενός αιμορραγικού απεικονίζεται στην Εικ. 2, στην οποία προκύπτει το καθοριστικής σημασίας χρονικό παράθυρο των 3-4.5 ωρών στα ισχαιμικά ΑΕΕ, από την έναρξη της νόσου, για την αποκατάσταση της λειτουργίας των νευρώνων στην πέριξ του νεκρωτικού πυρήνα κατεστραμμένη περιοχή, την penumbra που αποτελεί μια δυνητικά ανακτήσιμη νεκροβιωτική περιοχή με την εφαρμογή θρομβόλυσης ή/και θρομβεκτομής.
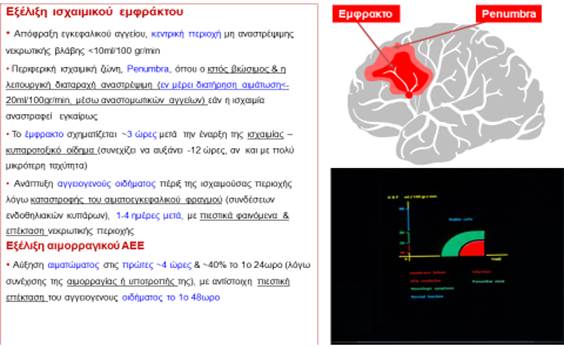
Εικ 2. Εξέλιξη ισχαιμικού και Αιμορραγικού ΑΕΕ στην οξεία φάση.
Με βάση την αιτιοπαθογένειά τους τα ΑΕΕ κατατάσσονται στις δύο μεγάλες κατηγορίες που προαναφέρθηκαν, τα ισχαιμικά και τα αιμορραγικά, ενώ τα ισχαιμικά όπως περιγράφηκαν στην μελέτη TOAST σε διάφορες κατηγορίες (Εικ. 3) με τις τρεις πιο σημαντικές τα θρομβωτικά αθηροσκληρωτικά, τα εμβολικά και τα κενοχωριώδη (lacunar).
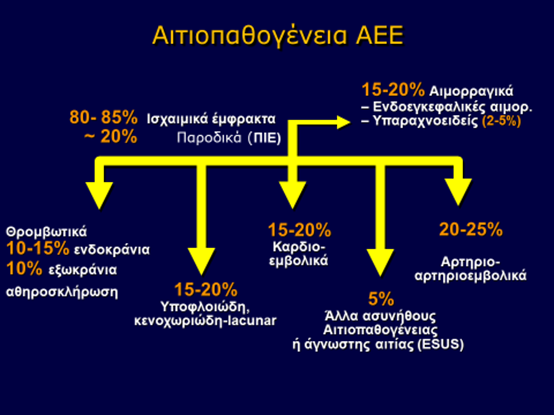
Εικ 3. Αιτιοπαθογένεια και κατάταξη ΑΕΕ
Συγκεκριμένα:
Αιμορραγικά ΑΕΕ: λέπτυνση, ανευρυσματοειδής διάταση τοιχώματος, ρήξη μικρών αγγείων, μικροανευρυσμάτων ή αρτηριοφλεβωδών δυσπλασιών. Συνοδεύονται συχνότερα από αυξημένη ενδοκράνια πίεση, απώθηση εγκεφαλικής μάζας, υδροκέφαλο και τάση για επιδείνωση. Ωστόσο, σε όσους επιβιώνουν μικρότερη αναπηρία απ΄ότι σε ανάλογης έκτασης ισχαιμικά, όπου η καταστροφή εγκεφαλικού ιστού μεγαλύτερη
Ισχαιμικά ΑΕΕ:
Θρομβωτικά : απόφραξη ή στένωση με αιμοδυναμική επίπτωση > 70% (αύξηση ή ρήξη αθηρωματικής πλάκας και επιγενής θρόμβωση).
Εμβολικά : από καρδιά, αορτικό τόξο, μεγάλα αγγεία τραχήλου (καρωτίδες).
Μικρά υποφλοιώδη, βοθριωτά ή κενοχωριώδη-lacunar έμφρακτα: (νόσος διατιτραινόντων αρτηριδίων) : λιποϋαλίνωση μικρών αγγείων, συνήθως πολλαπλά μικροέμφρακτα στο θάλαμο, γέφυρα, βασικά γάγγλια, σε ηλικιωμένους με αρτηριακή υπέρταση ΑΥ) ή/και σακχαρώδη διαβήτη (ΣΔ) , χωρίς τις περισσότερες φορές να αναφέρουν στο ιστορικό τους έκδηλο ΑΕΕ. Συσχετίζονται με διαταραχές γνωσιακής λειτουργίας και άνοιας.
Παροδικά ισχαιμικά (ΠΙΕ ή ΤΙΑ): «μικρά» ΑΕΕ από προσωρινά μειωμένη παροχή αίματος. Μικρά αιμοπεταλιακά έμβολα που αποσυγκολλώνται ταχέως, πρόσκαιρη απόφραξη άπω αρτηριών, αποκατάσταση συμπτωμάτων σε λίγα λεπτά έως 24h.
PRIND (παρατεινόμενο ισχαιμικό νευρολογικό έλλειμμα) αποκατάσταση συμπτωμάτων μετά μερικές ημέρες έως 3 εβδομάδες. Εμφάνιση και συχνότητα παροδικών επεισοδίων σημαντικό προγνωστικό στοιχείο για την κατάσταση του αγγειακού δικτύου και την εκδήλωση μόνιμου ΑΕΕ, ιδιαίτερα τις επόμενες 48 ώρες.
Διάχυτη – σφαιρική εγκεφαλική ισχαιμία: σε καρδιαγγειακή δυσλειτουργία (ανακοπή, μεγάλη πτώση ΑΠ) και διάχυτες βλάβες αγγείων-χρόνια μικροαγγειοπάθεια εγκεφάλου συνήθως λόγω ΑΥ (εάν η διάρκεια έως λίγα λεπτά παροδική αμνησία, εάν η διάρκεια μεγαλύτερη, κώμα, φυτική κατάσταση με απουσία εκούσιας κινητικότητας λόγω φλοιώδους βλάβης ή εγκεφαλικός θάνατος, όπου διατηρείται η καρδιακή λειτουργία χωρίς εγκεφαλική δραστηριότητα με ισοηλεκτρική γραμμή στο ηλεκτροεγκεφαλογράφημα- ΗΕΓ).
Παράγοντες κινδύνου ΑΕΕ
Ο ισχυρότερος τροποποιήσιμος παράγοντας κινδύνου για εκδήλωση ΑΕΕ θεωρείται η ΑΥ (50% των ΑΕΕ,70% των ημιπληγικών, η ήπια αυξάνει τον κίνδυνο Χ 2 και η σοβαρή Χ7). Ο ΣΔ αυξάνει τον κίνδυνο Χ 4, περισσότερο όταν συνυπάρχει ΑΥ. Παράγοντες επίσης που αυξάνουν τον κίνδυνο εκδήλωσης ΑΕΕ στους διαβητικούς είναι η μακρά διάρκεια του διαβήτη, η συνύπαρξη περιφερικής αρτηριοπάθειας (και καρωτιδικής ν.), η συνύπαρξη νευροπάθειας αυτονόμου ΝΑ και η ανεπαρκής γλυκαιμική ρύθμιση (ΗbA1c>7%). Η δυσλιπιδαιμία αποτελεί τον κυρίαρχο παράγοντα κινδύνου για τα οξέα εμφράγματα του μυοκαρδίου (ΟΕΜ) και τη στεφανιαία νόσο γενικότερα, με υψηλές τιμές ωστόσο ολικής χοληστερόλης και LDL-χοληστερόλης να συσχετίζονται με αυξημένη θνητότητα από ισχαιμικά ΑΕΕ. Το Kάπνισμα διπλασιάζει την πιθανότητα ΑΕΕ, διακοπή του δε, μειώνει τον κίνδυνο κατά 50% τον 1ο χρόνο. Κίνδυνος εμβολικών επεισοδίων αυξημένος σε:
– Kολπική μαρμαρυγή, οξύ έμφραγμα μυοκαρδίου-τοιχωματικός θρόμβος
– Ενδοκαρδίτιδα, προσθετικές βαλβίδες, καρδιακές επεμβάσεις
– Aσυμπτωματική καρωτιδική νόσος-φυσήματα (> 50%, ΑΕΕ 1-2% / έτος,)
Λοιποί τροποποιήσιμοι παράγοντες κινδύνου είναι:
-Παχυσαρκία, δίαιτα υψηλή σε λιπαρά και αλάτι
-Αντίσταση στην Ινσουλίνη
-Έλλειψη φυσικής δραστηριότητας (περπάτημα 30 λεπτά την ημέρα)
-Kατάχρηση αλκοόλ (> από 2 ποτά την ημέρα)
-Καρδιοπάθεια: Στεφανιαία Νόσος , Συμφορητική Καρδιακή Ανεπάρκεια
-Aνοικτό ωοειδές τρήμα (παράδοξη εμβολή)
-Αρτηριοπάθειες: φλεγμονώδεις βλάβες αγγείων από λοιμώδη αίτια (σύφιλη, χλαμύδια, Η.pylori), αγγειίτιδες κολλαγονώσεων (Συστηματικός Ερυθηματώδης Λύκος, Οζώδης Πολυαρτηρίτιδα), αντιφωσφολιπιδικό σύνδρομο
-Ημικρανία
-Υποθυρεοειδισμός
-Σύνδρομο άπνοιας ύπνου
-Χρήση ναρκωτικών
– Κίνδυνος θρομβωτικών επεισοδίων σε:
– Yπερομοκυστεϊναιμία
– Xρήση αντισυλληπτικών, ορμονική υποκατάσταση μετά
την εμμηνόπαυση (όταν συνυπάρχουν και άλλοι
παράγοντες κινδύνου, π.χ κάπνισμα, ΑΥ).
Χορήγηση οιστρογόνων σε άνδρες με Ca προστάτου
– Αιματολογικές διαταραχές – Θρομβοφιλία:
– Υπερπηκτικότητα (πολυκυτταραιμία, θρομβοκυττάρωση >
1.000.000 κκχ, λευχαιμία > 150.000 κκχ)
– Δρεπανοκυτταραιμία
– Aνεπάρκεια πρωτεΐνης C, πρωτεΐνης S, αντιθρομβίνης III
– Παράγοντας Leiden, μετάλλαξη 20210 της προθρομβίνης
– η αναιμία χαρακτηρίζεται ως ο 5ος παράγοντας καρδιαγγειακού κινδύνου. Το ποσοστό θνητότητας και νοσηρότητας σε ασθενείς με καρδιαγγειακή νόσο και ΑΝΑΙΜΙΑ είναι παρόμοιο με εκείνο που αναλογεί στους 4 άλλους παράγοντες κινδύνου των καρδιαγγειακών νοσημάτων (δηλ. κάπνισμα, ΣΔ, ΑΥ και δυσλιπιδαιμία).
– COVID-19 :Προθρομβωτική κατάσταση, επίπτωση ΑΕΕ μεγάλων αγγείων του εγκεφάλου που κυμαίνεται από 0,1 έως 6,9% ανάλογα με τη βαρύτητα της νόσου από COVID-19 και τη νοσηλεία των ασθενών σε Μονάδα Εντατικής Θεραπείας (ΜΕΘ), με μέσο ποσοστό 1,4%. Σε κάθε περίπτωση, μετά βαριά νοσηλεία από COVID-19, αυξάνεται ο κίνδυνος 5 φορές για εκδήλωση ισχαιμικού ΑΕΕ. Κύριοι παθοφυσιολογικοί μηχανισμοί είναι η υπερπηκτικότητα και ανοσοθρόμβωση που παρατηρείται στην COVID-19, η ενεργοποίηση του συστήματος ρενίνης-αγγειοτενσίνης-αλδοστερόνης (ΣΡΑΑ), η άμεση τοξική δράση του ιού SARS-Cov-2 στους νευρώνες του εγκεφάλου αφού διέρχεται τον διαταραγμένο αιματοεγκεφαλικό φραγμό και η απόσπαση εμβόλων από τη μυοκαρδιοπάθεια που επίσης προκαλεί ο ιός με επακόλουθο σχηματισμό θρόμβων.
Μη τροποποιήσιμοι παράγοντες κινδύνου αποτελούν:
-Ηλικία : Διπλασιασμός της συχνότητας ΑΕΕ για κάθε 10 χρόνια
μετά τα 55 έτη,<50 ετών σπάνια επί αγγειακής δυσπλασίας
-Φυλή : Μαύροι Χ 2,5 φορές μεγαλύτερο κίνδυνο
-Φύλο : Άνδρες Χ 1,4 φορές μεγαλύτερο κίνδυνο
> 75 ετών κίνδυνος παρόμοιος στα δύο φύλα
-Οικογενειακό ιστορικό ΑΕΕ (κληρονομικότητα 😉
-Παλαιότερο ΑΕΕ ή ΟΕΜ
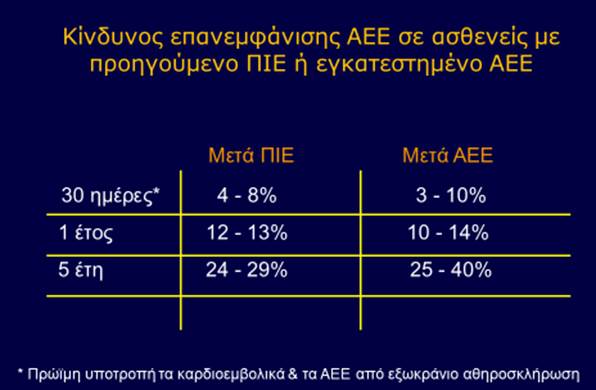
Ο Πίν 1 απεικονίζει τον κίνδυνο επανεμφάνισης ΑΕΕ σε ασθενείς με προηγούμενο ΑΕΕ ή ΠΙΕ
Απεικονιστική διάγνωση ΑΕΕ
Η διάκριση ισχαιμικού από αιμορραγικό ΑΕΕ δεν στηρίζεται στην κλινική εικόνα, αλλά απαιτεί σε κάθε περίπτωση απεικόνιση, συνήθως αξονική τομογραφία (CT) και σε κάποιες περιπτώσεις όπως ΑΕΕ στον οπίσθιο κρανιακό βόθρο ή στην παρεγκεφαλίδα μαγνητική τομογραφία εγκεφάλου (MRI).
Η MRI είναι ανώτερη της CT σχετικά με την απεικόνιση της ισχαιμικής περιοχής ήδη σε πρώιμο στάδιο. Μέσω συνδυασμού τεχνικών Diffusion-weighted-imaging (DWI)-Sequency (κυτταροτοξικό οίδημα η πρώτη εκδήλωση ισχαιμίας) και Perfusion (υποαιμάτωση), αναντιστοιχία στις 2 απεικονίσεις με μεγαλύτερη έκταση στην Perfusion σημαίνει μεγαλύτερη νεκροβιωτική περιοχή και προσδοκώμενο όφελος θρομβόλυσης (Εικ. 4). Ωστόσο, ανέφικτη σε επίπεδο επειγόντων στην κλινική πράξη (κόστος, υπερεξειδικευμένα κέντρα).
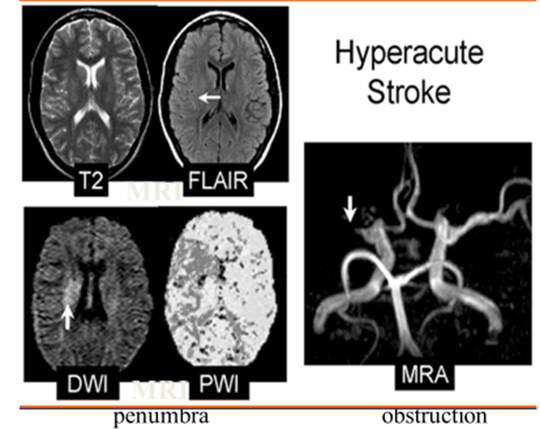
Εικ 4. Τεχνικές απεικόνισης και εκτίμησης penumbra με MRI στην οξεία φάση ισχαιμικού ΑΕΕ
Πρόσφατα εξετάζεται εάν η μαγνητική τομογραφία δίνει σαφείς και ακριβείς πληροφορίες για την έναρξη της νόσου. Στην περίπτωση αυτή θα ήταν δυνατή η διενέργεια θρομβόλυσης και σε ασθενείς στους οποίους με βάση το ιστορικό και τη συμπτωματολογία δεν είναι δυνατόν να καθοριστεί το ακριβές χρονικό διάστημα από την έναρξη του επεισοδίου.
Επίσης τόσο με την CT, όσο και με τη MRI εγκεφάλου, προρεί να προσδιοριστεί το ASPECT Score (10 το άριστο, < 6 ύπαρξη πολλών εμφράκτων στην απαεικόνιση), ιδιαίτερα χρήσιμο στη διενέργεια θρομβεκτομής (συνήθως κριτήριο ASPECT > 6)
Η Εικ 5α και 5β απεικονίζουν ισχαιμικό και αιμορραγικό επεισόδιο αντίστοιχα σε CT εγκεφάλου κατά την εισαγωγή και 48 ώρες μετά.
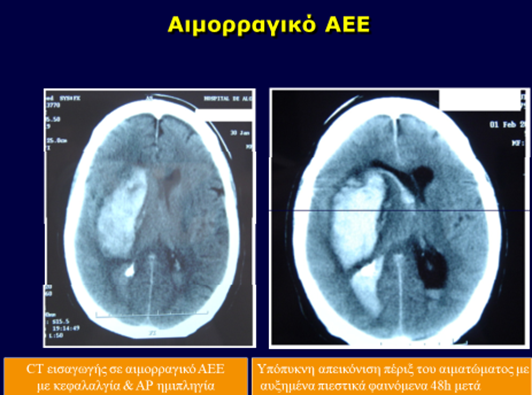
Εικ 5α & 5β. Ισχαιμικό και αιμορραγικό επεισόδιο αντίστοιχα σε CT εγκεφάλου κατά την εισαγωγή και 48 ώρες μετά.
Ωστόσο στο ισχαιμικό ΑΕΕ δυνατόν με τη CT εγκεφάλου να ανιχνευθούν ευρήματα πρώϊμης απεικόνισης (απώλεια διαφοροποίησης φαιάς-λευκής ουσίας. Αυτό το σημείο μπορεί να εμφανιστεί ως απώλεια διάκρισης ανάμεσα στους πυρήνες των βασικών γαγγλίων ή ως συγχώνευση της πυκνότητας του φλοιού και της υποκείμενης λευκής ουσίας στην νήσο του Reil. Ένα άλλο σημείο εγκεφαλικής ισχαιμίας είναι οίδημα των ελίκων. Όσο νωρίτερα εμφανιστούν αυτά τα σημεία, τόσο μεγαλύτερος είναι ο βαθμός ισχαιμίας. Πάντως η ικανότητα των εξεταστών να διαπιστώσουν αυτά τα πρώιμα σημεία ποικίλλει και αυτά εμφανίζονται σε <67% των περιπτώσεων τις 3 πρώτες ώρες). Τέλος, ένα άλλο χρήσιμο σημείο στην CT είναι η αυξημένη πυκνότητα μέσα στο αποφραγμένο αγγείο, όπως το σημείο της υπέρπυκνης μέσης εγκεφαλικής αρτηρίας (MCA), ενδεικτικό απόφραξης μεγάλου αγγείου. Η απόφραξη μεγάλου αγγείου τυπικά προκαλεί σοβαρό ΑΕΕ, είναι ανεξάρτητος παράγων κακής νευρολογικής έκβασης και ισχυρότερος παράγων «νευρολογικήςεπιδείνωσης» ακόμα και από πρώιμη εμφάνιση στην CT συμμετοχής της MCA>50%. Πάντως το σημείο της υπέρπυκνης MCA εμφανίζεται μόνο στο 1/3-1/2 των περιπτώσεων αγγειογραφικά βεβαιωμένης θρόμβωσης. Επομένως, όταν υπάρχει, είναι κατάλληλος δείκτης θρόμβωσης.
Θεραπεία ΑΕΕ
Η θεραπεία περιλαμβάνει την πρωτογενή πρόληψη, την αντιμετώπιση στην οξεία φάση και τη δευτερογενή πρόληψη του ΑΕΕ. Είναι σημαντικό όπως απεικονίζεται στην Εικ. 5 να εφαρμόσουμε πρωτογενή πρόληψη με ανίχνευση και ρύθμιση όλων των καρδιαγγειακών παραγόντων κινδύνου με προεξάρχουσα την ΑΥ σύμφωνα με τρέχουσες Κατευθυντήριες Οδηγίες. Τόσο ο ιατρός, όσο και οι ασθενείς έχουν «άπλετο» χρόνο στη διάθεσή τους να εφαρμόσουν ορθά και αποτελεσματικά πρωτογενή πρόληψη. Εάν δεν τα καταφέρουν, θα αντιμετωπισθεί το ΑΕΕ στην οξεία φάση (1ο 24ωρο υπεροξεία και τα επόμενα 2 οξεία φάση) και στη συνέχεια θα ακολουθήσει η δευτερογενής πρόληψη, ωστόσο ο διαθέσιμος χρόνος υποπενταπλασιάζεται, αφού συχνά ακολουθεί όπως φαίνεται στην Εικ. 6 βαρύτερο επεισόδιο ΑΕΕ και ενίοτε θανατηφόρο.
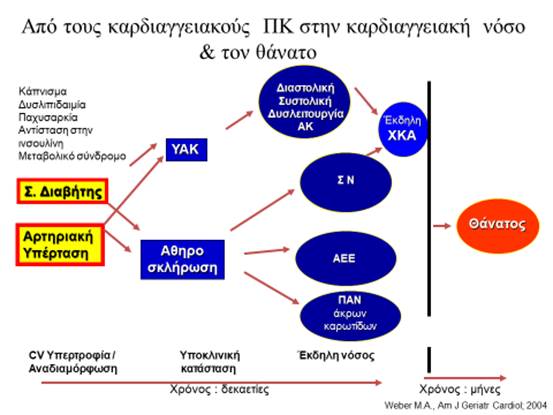
Εικ 6. Πρωτογενής και Δευτερογενής πρόληψη ΑΕΕ και λοιπών καρδιαγγειακών νοσημάτων.
Θεραπευτικά άμεση προτεραιότητα (όπως και στο ΟΕΜ), εκτίμηση του ασθενούς και απόφαση στα ισχαιμικά ΑΕΕ για βέλτιστη θεραπεία <30-60 min από την άφιξη του ασθενή στο Νοσοκομείο , ώστε σε ένδειξη θρομβόλυσης να είναι δυνατή η διενέργειά της εντός του θεραπευτικού χρονικού παραθύρου < των 3- 4,5 h (μέγιστο όφελος < 90΄. Ενδαρτηριακή θρομβεκτομή εντός 6-24ώρου
Καρδιο-αγγειο-αναπνευστική εξέταση (ΑΠ, ΚΣ, ακρόαση καρδιάς, αγγείων τραχήλου, ψηλάφηση περιφερικών αγγείων, ακρόαση πνευμόνων)
Νευρολογική εξέταση: Επίπεδο συνείδησης, προσανατολισμός, αφασία, ημιανοψία, κινήσεις βλέμματος, αγνωσία, δυσαρθρία, διπλωπία, δυσκαταποσία, πάρεση προσωπικού, μυϊκή ισχύς, αταξία, κινητικές και αισθητικές διαταραχές, αντανακλαστικά και παθολογικά, εστιακή σημειολογία. CT εγκεφάλου (αποκλεισμός αιμορραγίας, μέγεθος εμφράκτου)
Χρήση κλιμάκων: Γλασκώβης (επίπεδο συνείδησης 0-15): μέγιστο 15, κώμα <8, εγκεφαλικός θάνατος 3, υποστήριξη (ΜΕΘ) σε σκορ 7 – 9) & National Institute Health Stroke Scale (NIHSS, Κλίμακα Εθνικού Συστήματος Υγείας για Νευρολογική εκτίμηση ασθενούς με ΑΕΕ: 0-42 μέγιστη βαρύτητα, < 5 ήπιο και > 25 βαρύ ΑΕΕ)
Οι ασθενείς με οξύ ισχαιμικό ΑΕΕ και συμπτώματα που, παρά το μικρό νευρολογικό έλλειμμα στην κλίμακα NIHSS (NIHSS <3-4-5), προκαλούν σημαντικού βαθμού αναπηρία = ευγενής εγκεφαλική λειτουργία (π.χ. ομώνυμη ημιανοψία, σημαντική έκπτωση λειτουργικότητας της άκρας χείρας ή χρειαζούμενου μέλους, αφασία, οπτική ή αισθητική ημιαδιαφορία, προηγούμενη σημαντική κινητική αναπηρία) δεν θα πρέπει να αποκλείονται από τη χορήγηση ΕΘ, εντός των πρώτων 3 ωρών από την έναρξη των συμπτωμάτων.
Σε ασθενείς με οξύ ισχαιμικό ΑΕΕ και μικρό νευρολογικό έλλειμμα (NIHSS <3-4-5), που δεν προκαλεί σημαντικού βαθμού αναπηρία (π.χ. μειωμένη αισθητικότητα σε ένα άκρο, αταξία, δυσαρθρία, παραλυσία προσώπου), η στάθμιση των κινδύνων έναντι του προσδοκώμενου οφέλους από την ΕΘ πρέπει να γίνεται με πολλή μεγάλη προσοχή.
Κατά την έξοδο: Modified Rankin Scale (εκτίμηση αναπηρίας 0-5 μέγιστη βαρύτητα, 6 θάνατος), Barthel – Index (εκτίμηση αυτονομίας: 0-20 πλήρης εξάρτηση έως πλήρης αυτονομία).
Κριτήρια για διενέργεια θρομβόλυσης στο Οξύ Ισχαιμικό ΑΕΕ:
-Ηλικία >18 και < 80 (ωστόσο, όχι από μόνη της αντένδειξη)
-Έναρξη θρομβολυτικής αγωγής σε< 3 ώρες (-4,5 στην ECASS 3) από την εμφάνιση των πρώτων συμπτωμάτων (44 % μείωση θνητότητας & αναπηρίας με εξάρτηση, δηλαδή μείωση κατά 110 σε 1.000 θεραπευόμενους ασθενείς)
-CT εγκεφάλου φυσιολογική ή με ενδείξεις εστιακού εμφράκτου χωρίς ευρήματα αιμορραγίας (αποκλείονται ασθενείς με ενδείξεις εκτεταμένου εμφράκτου- >1/3 του ημισφαιρίου)
Κριτήρια αποκλεισμού για διενέργεια θρομβόλυσης στο Οξύ Ισχαιμικό ΑΕΕ:
-Πρόσφατη χρήση αντιπηκτικών από του στόματος ή PT>15 sec ή INR>1.80
-Xορήγηση ηπαρίνης τις προηγούμενες 48 ώρες
-Αιμοπετάλια <100.000 mm3
-Μεγάλη χειρουργική επέμβαση τις τελευταίες 14 Η
-Αιμορραγία από το ΓΕΣ ή το ουροποιητικό τις προηγούμενες 21 Η
-Πρόσφατο έμφραγμα του μυοκαρδίου
-Προηγούμενη ενδοεγκεφαλική αιμορραγία
-Tαχέως βελτιούμενη ή Ήπια Νευρολογική εικόνα
-Αμιγές αισθητικό, αταξικό επεισόδιο (μικρά έμφρακτα- έσω κάψα, παρεγκεφαλίδα- χωρίς προσδωκόμενο όφελος)
-Επιληπτικές κρίσεις στην έναρξη του επεισοδίου (φλοιικό έμφρακτο, πιθανή επιδείνωση κρίσεων)
-Συστολική πίεση >180, διαστολική >110 mmHg
-Σάκχαρο > 400 mg ή < 50 mg/dl
ΣΤΑΔΙΑ ΒΕΛΤΙΣΤΗΣ ΑΝΤΙΜΕΤΩΠΙΣΗΣ ΟΞΕΟΣ ΙΣΧΑΙΜΙΚΟΥ ΑΕΕ ΜΕ ΕΝΔΟΒΛΕΒΙΑ ΘΡΟΜΒΟΛΥΣΗ (IVT) H’ /KAI ΜΗΧΑΝΙΚΗ ΘΡΟΜΒΕΚΤΟΜΗ (MT)
0-3 ΩΡΕΣ ΜΕΤΑ ΤΟ ΙΣΧΑΙΜΙΚΟ ΑΕΕ: IVT+MT
3-4.5 ΩΡΕΣ ΜΕΤΑ ΤΟ ΙΣΧΑΙΜΙΚΟ ΑΕΕ: IVT+MT
4.5-6 ΩΡΕΣ ΜΕΤΑ ΤΟ ΙΣΧΑΙΜΙΚΟ ΑΕΕ: MT
6-16 ΩΡΕΣ ΜΕΤΑ ΤΟ ΙΣΧΑΙΜΙΚΟ ΑΕΕ: MT
16-24 ΩΡΕΣ ΜΕΤΑ ΤΟ ΙΣΧΑΙΜΙΚΟ ΑΕΕ: MT
Προϋποθέσεις επαρκούς Διοικητικής, Νοσηλευτικής, Εργαστηριακής Υποστήριξης & αναγκαίου εξοπλισμού (εφαρμογή θρομβόλυσης 5-20% παγκοσμίως)
CT εγκεφάλου εισαγωγής φυσιολογική, χωρίς ευρήματα αιμορραγίας ή με ενδείξεις μη εκτεταμένου εμφράκτου (< 1/3 του ημισφαιρίου).
Ασθενείς με ΑΕΕ μέσης βαρύτητος (ΝΙΗSS 5-25) που δεν παρουσιάζουν κριτήρια αποκλεισμού για διενέργεια iv θρομβόλυσης (μεταξύ άλλων: αιμορραγική διάθεση, λήψη αντιπηκτικών, πρόσφατα: κακώσεις ή επεμβάσεις, ΟΕΜ, ΑΕΕ).
Ιστορικό ΣΔ και προηγούμενου ΑΕΕ kai Ηλικία > 80 ετών δεν αποτελούν απόλυτη αντένδειξη.
Η ΑΠ πρέπει να είναι < 185/110 mmHg και το σάκχαρο > 50 & < 400 mg/dl.
Προϋπόθεση ύπαρξης αναγκαίας Υποδομής (ΜΑΦ, συνεχές monitoring)
χορήγηση ανασυνδυασμένου ενεργοποιητή του ιστικού πλασμινογόνου rt-PA (αντλία): Alteplase (Actilyse (R)) iv 0.9 mg/kg σωματικού βάρους, (μέγιστη δόση 90 mg, 10 % bolus, 90 % σε μία ώρα.
Εντατική παρακολούθηση επιπέδων ΑΠ και γλυκόζης πριν και μετά την χορήγηση rt-PA (αυξημένες τιμές, κίνδυνος αιμορραγίας).
ΓΕΝΙΚΑ ΜΕΤΡΑ ΘΕΡΑΠΕΙΑΣ ΟΞΕΟΣ ΑΕΕ ΚΑΤΑ ΤΗΝ ΥΠΕΡΟΞΕΙΑ ΚΑΙ ΟΞΕΙΑ ΦΑΣΗ ΝΟΣΗΛΕΙΑΣ ΤΟΥΣ
Λόγω της μη ύπαρξης ειδικής φαρμακευτικής αγωγής και του μικρού ποσοστού εφαρμογής θρομβόλυσης, η αντιμετώπιση σωματικών προβλημάτων, που μπορεί να επιβαρύνουν τη γενική κατάσταση και άρα και την εγκεφαλική λειτουργία, αποκτούν τη μεγαλύτερη κλινική σημασία.
Συγκεκριμένα:
-Καρδιακή/αναπνευστική παρακολούθηση, αρρυθμίες, κυρίως Κολπική Μαρμαρυγή (ΚΜ), –Κορεσμός Ο2 > 95%, Επαρκής οξυγόνωση σημαντική για τη διάσωση της penumbra
-Έλεγχος ΑΠ
-Έλεγχος γλυκόζης αίματος (υπεργλυκαιμία, υπογλυκαιμία)
-Έλεγχος θερμοκρασίας σώματος και διερεύνηση για πιθανή λοίμωξη, >37,5 ο C μπορεί να επιδεινώσει την εξέλιξη του ΑΕΕ
-Γενική αίματος, aPTT, INR, Na, K, κρεατινίνη, καρδιακά ένζυμα – CKMB, τροπονίνη
-Α/α θώρακος, ΗΚΓ
-Ισοζύγιο υγρών/ ηλεκτρολυτική ισορροπία
-Αντιμετώπιση δυσφαγίας και σίτιση, αφυδάτωση και υποσιτισμός (ρινογαστρικός καθετήρας- Levin και γαστροστομία-PEG σε αδυναμία κατάποσης μετά 1-2 εβδομάδες)
Συνεχές monitoring τις πρώτες 48h σε ειδική Μονάδα Αυξημένης Φροντίδας (Stroke Unit): Μεταανάλυση Stroke Unit Trialists Collaboration: 20% μείωση θνητότητας και βελτίωση λειτουργικής έκβασης/αναπηρίας συγκριτικά με νοσηλεία σε συμβατικό θάλαμο!
Δυνητικοί μηχανισμοί που ερμηνεύουν την κλινική επιδείνωση που μπορεί να συμβεί κατά τη διάρκεια των πρώτων 48 έως 72 ωρών μετά την έναρξη του ισχαιμικού ΑΕΕ με μεγάλο ημισφαιρικό έμφρακτο περιλαμβάνουν την ανάπτυξη εγκεφαλικού οιδήματος και τη χωροκατακτητική του δράση, μεταβολικές διαταραχές όπως υπεργλυκαιμία ή υπονατριαιμία, την αιμορραγική μετατροπή του ισχαιμικού εμφράκτου, την εμφάνιση παρεμπιπτούσας λοίμωξης και συνοδού πυρετού. Παρεκτόπιση της μέσης γραμμής αρχίζει τις πρώτες 3 ημέρες, φθάνει στην κορύφωσή της μεταξύ 3ης και 5ης ημέρας και υποχωρεί γύρω στην 14η ημέρα από την έναρξη του ισχαιμικού ΑΕΕ.
-Η ΑΠ αυξάνει στο οξύ ΑΕΕ αντιδραστικά στο στρες, λόγω αυξημένων επιπέδων κατεχολαμινών και κορτιζόλης, ώστε να διατηρηθεί η αιμάτωση στην κρίσιμη ίσχαιμη περιοχή της penumbra. Η ΑΠ μειώνεται αυτόματα τις επόμενες ώρες / ημέρες. Άμεση μείωση ΑΠ μόνο σε ιδιαίτερα αυξημένες τιμές (εσμολόλη, λαβεταλόλη, νικαρδιπίνη, νιτρογλυκερίνη, νιτροπρωσσικό και κλονιδίνη) (>200-220/120 για τα ισχαιμικά και χαμηλότερες >180/105 mmHg για τα αιμορραγικά ΑΕΕ), άλλως μείωση μετά το 1ο 24ωρο.
Ανάλογη μείωση με τα αιμορραγικά ΑΕΕ, σε συνύπαρξη βαρειάς ΚΑ, διαχωρισμού αορτής, ΟΕΜ ή ΟΝΑ καθώς και σε περίπτωση θρομβόλυσης, θα πρέπει όμως να επιδιώκεται επίσης με προσοχή
Γενικά, στην οξεία φάση (1η εβδομάδα) στόχος ΑΠ είναι η προοδευτική εξατομικευμένη μείωση της ΑΠ < 15% την ημέρα, με μικρότερη μείωση σε προϋπάρχουσα ΑΥ και χωρίς εμφάνιση ορθοστατικών φαινομένων και υπότασης (προτιμώνται φάρμακα που αποκλείουν το ΣΡΑΑ- μελέτη ACCESS με καντεσαρτάνη τις πρώτες 72 ώρες).
-Η υπόταση πρέπει να αποφεύγεται και να αντιμετωπίζεται (ΣΑΠ< 120 mmHg), με φυσιολογικό ορό ή και ινότροπα, αφού μπορεί να προκαλέσει επέκταση του εμφράκτου
-Υπεργλυκαιμία και υπογλυκαιμία επιδεινώνουν την ισχαιμική βλάβη (αναερόβια γλυκόλυση-γαλακτική οξέωση) και μειώνουν τον νευρωνικό μεταβολισμό και την αποκατάσταση. Η διάσωση της penumbra στόχος της άμεσης αντιμετώπισης της σοβαρής υπεργλυκαιμίας με συνεχή παρακολούθηση (monitoring) των επιπέδων γλυκόζης στις πρώτες 72h. Επίσης αύξηση και του αιμορραγικού εμφράκτου Τέλος αύξηση ποσοστού αποτυχίας της θρομβόλυσης (αντιϊνωδολυτική δράση υπεργλυκαμίας) και του κινδύνου αιμορραγίας μετά από αυτήν. Η διατήρηση ευγλυκαιμίας ή τιμών <160mg/dl, αυξάνει το όφελος της θρομβόλυσης Σε τιμές >180 mg/dl θεραπεία με ινσουλίνη. Επαναφορά στα φυσιολογικά σταδιακή, ιδίως στους διαβητικούς, προς αποφυγήν ενδοκυττάριου νευρωνικού οιδήματος.
Διαφοροποίηση Διεθνών Επιστημονικών Εταιρειών αναφορικά με την έναρξη αγωγής για μείωση των επιπέδων γλυκόζης στην οξεία φάση του ισχαιμικού ΑΕΕ.
Όταν η γλυκόζη αίματος:
>180 mg/dl σύμφωνα με European Stroke Initiative (EUSI)
>198 mg/dl σύμφωνα με Αmerican Stroke Association (ASA)
Σε γλυκόζη νηστείας >140 mg/dl ή σε τυχαία δείγματα κατά την υπεροξεία φάση >180 mg/dl, επίπεδα στόχος 140-180 mg/dl (ADA)
Αντιφατικά δεδομένα μελετών κατά πόσον η δραστική μείωση της γλυκόζης στο οξύ ι-ΑΕΕ βελτιώνει την έκβαση ή αντίθετα συνδέεται με δυσμενή έκβαση (υπέρ η μελέτη Treatment of Hyperglycemia In Ischemic Stroke-THIS, κατά η NICE-SUGAR Study).
Κατά το 1ο 24ωρο (υπεροξεία φάση) αποφεύγεται η χορήγηση σακχαρούχων διαλυμάτων λόγω κινδύνου επιδείνωσης της γαλακτικής οξέωσης στην περιοχή της εγκεφαλικής ισχαιμίας. Παρά το γεγονός ότι στην ουσία βλάπτει η υπεργλυκαιμία και όχι η γλυκόζη των ορών per se, συνήθη τακτική αποτελεί η αποφυγή σακχαρούχων ορών το 1ο 24ωρο και η έγχυση αλατούχων ορών, που φαίνεται αποτελεσματική στην μείωση των επιπέδων γλυκόζης.
Στόχος <140 mg/dl, επιθυμητός σε ασθενείς με προηγούμενα καλά ρυθμισμένο ΣΔ, απουσία ιστορικού ΣΔ πριν το ΑΕΕ και μικρό κίνδυνο υπογλυκαιμίας
Eξατομικευμένη προσέγγιση στην οξεία φάση, εξαρτώμενη από την ηλικία του ασθενούς, τη διάρκεια του ΣΔ και το ατομικό ιστορικό για καρδιαγγειακά νοσήματα. Προτιμάται η διατήρηση μιας ελαφρώς υπεργλυκαιμικής κατάστασης συγκριτικά με τον κίνδυνο πρόκλησης υπογλυκαιμίας
-Άμεση διόρθωση υπογλυκαιμίας (που μπορεί και να μιμείται ι-ΑΕΕ, με Dextrose 10-20% iv bolus και έγχυση) και ηλεκτρολυτικών διαταραχών.
– Σε ασθενείς με ισχαιμικό ΑΕΕ που δεν θα γίνει θρομβόλυση, ασπιρίνη per os 325mg/24h τουλάχιστον για 10 ημέρες (στην κλινική πράξη τις περισσότερες φορές από την αρχή χορήγηση 100 mg ασπιρίνης). Σε θρομβόλυση, μετά αρνητική CT για αιμορραγία το επόμενο 24ωρο, έναρξη 100 mg ασπιρίνης.
Εναλλακτικά : κλοπιδογρέλη ή ασπιρίνη + διπυριδαμόλη, ή τριφλουζάλη. Σε minor ΑΕΕ (ΝΙHSS < 5) διπλή αντιαιμοπεταλιακή αγωγή με ασπιρίνη και κλοπιδογρέλη για 3 εβδομάδες και στη συνέχεια μονή με ασπιρίνη ή κλοπιδογρέλη.
-Αντιπηκτική θεραπεία με iv ηπαρίνη δε συνιστάται γενικά (δε βελτιώνει την έκβαση, δε μειώνει τις υποτροπές, δεν προλαβαίνει την επιδείνωση, ενώ μπορεί να οδηγήσει και σε αιμορραγική μετατροπή). Eάν ήδη λαμβάνονται αντιπηκτικά per os, χορηγείται Ηπαρίνη Χαμηλού Μοριακού Βάρους (ΗΧΜΒ).
-ΗΧΜΒ επίσης, σε ασθενείς με υψηλό κίνδυνο (ιστορικό, ακινησία, φλεβική/καρδιακή ανεπάρκεια, παχυσαρκία, μεγάλη ηλικία) για εν τω βάθει φλεβοθρόμβωση (DVT) ή/και Πνευμονική Εμβολή (ΠΕ). Μπορεί επιπλέον να είναι ωφέλιμη σε εξελισσόμενο ΑΕΕ προλαμβάνοντας την επέκταση του θρόμβου πχ σε καρωτιδική νόσο.
-Επίσης, συστήνεται η άμεση χορήγηση στατινών σε υψηλή δόση (αγγειοπροστασία: προστατεύουν το ενδοθήλιο, μειώνουν την φλεγμονή, σταθεροποιούν την αθηρωματική πλάκα)
Πρόληψη λοιπών επιπλοκών οξέος ισχαιμικού ΑΕΕ
Συστηματικές επιπλοκές
- Πυρετός (η πιο συχνή συστηματική επιπλοκή, συνήθως λόγω λοίμωξης, σπανιότερα λόγω της εγκεφαλικής βλάβης).
- Υπεργλυκαιμία (αυξημένη έκκριση κορτιζόλης και κατεχολαμινών).
- Λοιμώξεις (κυρίως αναπνευστικού ή ουροποιητικού, η πιο συνήθης αιτία θανάτου στην υποξεία φάση).
- Εν τω βάθει φλεβοθρόμβωση (κυρίως στα παρετικά άκρα) και πνευμονική εμβολή
- Εισρόφηση (αρκετές φορές σιωπηρά και εκδηλώνεται ως πνευμονία). Δεν προλαμ-βάνεται με την τοποθέτηση ρινογαστρικού σωλήνα σίτισης.
- Σύνδρομο απρόσφορης έκκρισης αντιδιουρητικής ορμόνης
Επιπλοκές από το καρδιαγγειακό
- Μυοκαρδιοπάθεια (αύξηση καρδιακών ενζύμων χωρίς σημεία ισχαιμίας)
- Διαταραχές επαναπόλωσης (απελευθέρωση μεγάλων ποσοτήτων κατεχολαμινών)
- Αρτηριακή υπόταση (λόγω καρδιακής δυσλειτουργίας, ανθεκτική στην αγωγή)
Επιπλοκές από το νευρικό σύστημα
- Διασκηνίδιος εγκολεασμός (η πιο συχνή αιτία θανάτου την 1η εβδομάδα λόγω οιδήματος σε μεγάλης έκτασης έμφρακτα των ημισφαιρίων. Σημεία κινδύνου πτώση του επιπέδου συνειδήσεως, βραδυκαρδία, έμετοι, ανισοκορία, οίδημα θηλών).
- Υδροκέφαλος (ακεταζολαμίδη ή και χειρουργική παροχέτευση)
- Μετάπτωση του ισχαιμικού εμφράκτου σε αιμορραγικό (Συχνότερη σε εμβολικά ΑΕΕ και έμφρακτα μεγάλης έκτασης. Συνήθως 4 ημέρες μετά το ΑΕΕ με επιδείνωση της κλινικής εικόνας και πρόγνωσης).
- Επιληπτικές κρίσεις (συνήθως τις 2 πρώτες εβδομάδες)
- Κατάθλιψη (συχνή)
Εφαρμογή προληπτικών μέτρων στις παρακάτω περιπτώσεις:
– Βρογχοπνευμονία (μείωση αναπνευστικών κινήσεων, εισρόφηση), αποφυγή σίτισης τις πρώτες ημέρες, έναρξη μετά θετική δοκιμασία κατάποσης
-Δυσλειτουργία ουροδόχου κύστεως και λοιμώξεις ουροποιητικού (ιδίως σε κινητική ή/και νοητική αναπηρία, κατάκλιση, ανοσοκαταστολή). Αποφυγή τοποθέτησης ουροκαθετήρων όταν δεν υπάρχει ανάγκη
-Έλκη κατακλίσεως (αερόστρωμα, συχνή αλλαγή θέσης, έγκαιρη περιποίηση)
-Πτώσεις. Χρήση προστατευτικών κιγκλιδωμάτων – ειδικά κρεββάτια στα Stroke Units
-Εν τω βάθει φλεβοθρόμβωση (DVT) & πνευμονική εμβολή (ΠΕ): ΗΧΜΒ, ενυδάτωση, πρώιμη κινητοποίηση και χρήση αντιθρομβωτικών ελαστικών καλτσών (το όφελος αμφισβητείται).
-Αντιμετώπιση κεφαλαλγίας και ψυχικών διαταραχών: (αναλγητικά, αγχολυτικά, αντικαταθλιπτικά, αντιψυχωσικά π.χ. αλλοπεριδόλη επί διέγερσης)
Αποκατάσταση σε Οργανωμένα Ειδικά Κέντρα Αποκατάστασης
-Έναρξη το συντομότερο δυνατό μετά τη σταθεροποίηση του ασθενούς (στα ισχαιμικά ΑΕΕ από το 1ο-2ο 24ωρο)
-Συμβολή στη Θεραπεία και πρόληψη επιπλοκών:
Λοιμώξεων, κατακλίσεων, θρομβώσεων, σπαστικότητας (δοκιμάζονται μπακλοφένη, τιζανιδίνη, ηλεκτρική διέγερση και αλλαντική/botulinum τοξίνη-Botox (R), νευροπαθητικού πόνου ή και επιληψίας, κατάθλιψης (33%), σεξουαλικότητας
– Καλύτερη πρόγνωση, «καθοδήγηση» της νευροπλαστικότητας
-<1/3 ασθενών επανέρχεται πλήρως στην προηγούμενη κατάσταση
Από τους ασθενείς που επιβιώνουν 10% μόνο ανακτούν πλήρη ικανότητα για φυσιολογική καθημερινή δραστηριότητα, 50% παραμένουν ημιπαρετικοί-ημιπληγικοί (20% εξ’ αυτών πλήρη αδυναμία βάδισης),30% χρειάζονται φροντίδα από τρίτο άτομο, 35% περίπου εμφανίζουν κλινική κατάθλιψη και 15% εμφανίζουν δυσαρθρία.
Δυσοίωνα σημεία πρόγνωσης εφόσον επιμένουν μετά τον 1ο μήνα είναι:
-Ολική αδυναμία του άνω άκρου
-Παραμονή χαλαράς παράλυσης χωρίς επάνοδο σχετικής τονικότητας-συσπαστικότητας
-Απουσία ελέγχου στάσης-θέσης του σώματος που εμποδίζει το άτομο να καθίσει μόνο του χωρίς στήριγμα στην πλάτη
-Απώλεια εν τω βάθει αισθητικότητας και αίσθησης μελών στο χώρο
-Σημεία που μαρτυρούν μεγάλη έκταση εγκεφαλικών βλαβών (ημιανοψία, αγνωσία, αφασία, νοσοαγνωσία, γνωσιακές διαταραχές)
ΟΞΕΙΑ ΑΝΤΙΜΕΤΩΠΙΣΗ ΑΙΜΟΡΡΑΓΙΚΟΥ ΑΕΕ (ΜΙΚΡΟΤΕΡΗ ΑΝΑΛΟΓΙΑ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ)
Σε αιμορραγικό ΑΕΕ διακοπή για 1-2 εβδ. τυχόν αντιαιμοπεταλιακής ή αντιπηκτικής αγωγής per os (άμεσα FFP, σύμπλεγμα προθρομβίνης, Vit K). Επί απολύτου ενδείξεως ΗΧΜΒ. Επανέναρξη αντιθρομβωτικής αγωγής ανάλογα με θρομβοεμβολικό κίνδυνο και κίνδυνο αιμορραγίας (CHA2DS2-VASc score >2 : ΣΚΑ, ΑΥ, ηλικία >75, ΣΔ, ΑΕΕ, CVD, 65-74 ετών, θήλυ και HAS-BLED score >3: ΑΥ >160, διαταραγμένη νεφρική/ηπατική λειτουργία, προηγούμενο ΑΕΕ, ιστορικό ή αιμορραγική διάθεση ή αναιμία, ασταθές INR>40%, ηλικία, Μη Στεροειδη Αντιφλεγμονώδη φάρμακα, αντιαιμοπεταλιακά/ αλκοόλ), αντιπηκτικά μόνο σε υψηλό, ενώ σε χαμηλό (πχ ΚΜ χωρίς ιστορικό ισχαιμικού ΑΕΕ) και πτωχή νευρολογική κατάσταση αντιαιμοπεταλιακά.
Αποιδηματική αγωγή με μανιττόλη ή και δεξαμεθαζόνη σε έντονα πιεστικά συμπτώματα.
Νευροχειρουργική επέμβαση (θεραπεία αποσυμπίεσης-αφαίρεσης αιματώματος-παροχέτευσης υδροκεφάλου).
ΔΕΥΤΕΡΟΓΕΝΗΣ ΠΡΟΛΗΨΗ ΑΕΕ (ΑΝΤΙΜΕΤΩΠΙΣΗ ΣΥΝΟΛΙΚΟΥ ΚΑΡΔΙΑΓΓΕΙΑΚΟΥ ΚΙΝΔΥΝΟΥ,ΙΔΙΑΙΤΕΡΗ ΣΗΜΑΣΙΑ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ)
Αλλαγή τρόπου ζωής (μεσογειακή δίαιτα, άσκηση, απώλεια ΒΣ, μείωση άλατος, διακοπή καπνίσματος, περιορισμός κατανάλωσης αλκοόλ)
Αρτηριακή Υπέρταση (<130/80 ή 150/90 mmHg ή 140/80? =>εξατομίκευση). Προτίμηση αναστολείς ΣΡΑΑ συν διουρητικά. Αντιμετώπιση άπνοιας ύπνου.
Αντιαιμοπεταλιακά / αντιπηκτικά per os σε καρδιακή εμβολογόνο νόσο (ΚΜ) ή άλλες εμβολογόνες εστίες. Στην Εικ 7 περιγράφονται οι ενδείξεις χορήγησής τους, οι κατηγορίες αντιπηκτικών που είναι διαθέσιμες στην Ελλάδα (δεν διατίθεται η ΕΝDΟΧΑΒΑΝ), με ιδιαίτερη αναφορά στα νεότερα από του στόματος αντιπηκτικά (NOACs ή DOACs). Σήμερα είναι διαθέσιμα τα αντίδοτα και για τα 3 NOACs που κυκλοφορούν στην Ελλάδα (idarucizumab για την dapidagran και andexanet alfa για rivaroxaban και apixaban).
Ασθενείς που έπαθαν ΑΕΕ υπό αντιαιμοπεταλιακή θεραπεία θα πρέπει να επανεκτιμηθούν για τους παράγοντες κινδύνου και την αντιμετώπισή τους, καθώς και ύπαρξη εμβολογόνου εστίας που δεν έχει διαγνωσθεί. Επίσης για αντίσταση στην ασπιρίνη ή κλοπιδογρέλη, ιδιαίτερα συχνή στους διαβητικούς.
Δυσλιπιδαιμία (Στατίνες): LDL <70 mg/dl Εάν δεν επιτυγχάνεται ο στόχος μείωση της αρχικής τιμής κατά 50%. Σε υπερτριγλυκεριδαιμία, HDL<40-50 mg/dl φιμπράτη, Ω3 λιπαρά (διαβητικοί: αθηρογόνος δυσλιπιδαιμία).
Σακχαρώδης Διαβήτης (HbA1c <7%). Ρύθμιση χωρίς υπογλυκαιμίες (ιδίως ανεπίγνωστες, εγκεφαλική βλάβη)
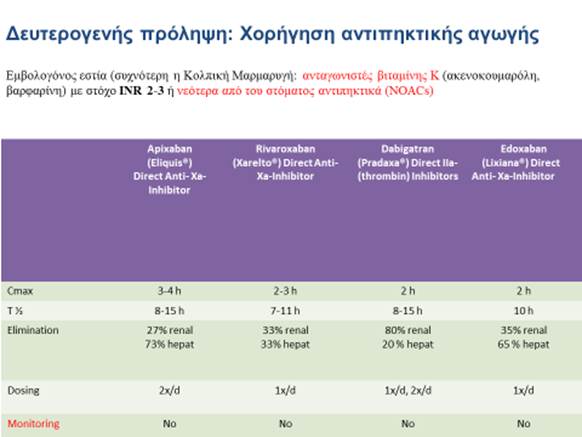
Εικ 7. Ενδείξεις χορήγησης αντιπηκτικών (αναταγωνιστές βιτ. Κ & DOACs που είναι διαθέσιμα στην Ελλάδα με τις φαρμακολογικές τους ιδιότητες).
Σε υπερεξειδικευμένα Κέντρα με δυνατότητες επεμβατικής ακτινολογίας καθετηριασμός – διάνοιξη της αποφραχθείσης αρτηρίας με ενδαρτηριακή θρομβόλυση και μηχανική θρομβεκτομή
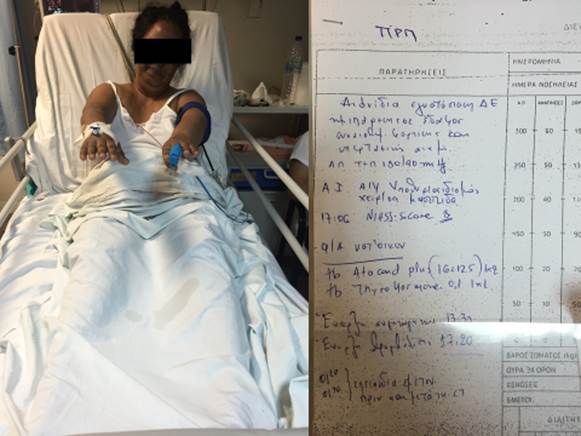
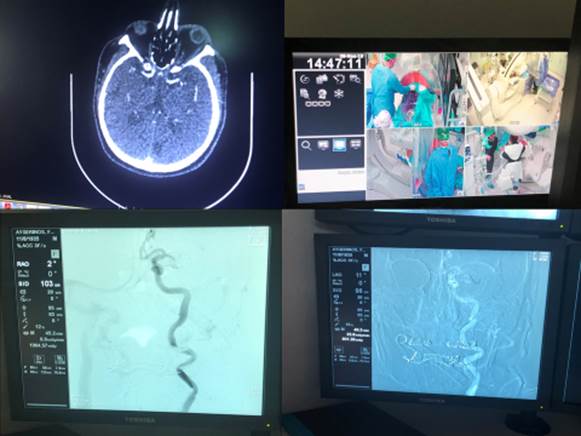
Εικ. 8α και 8β: ασθενείς με θρομβόλυση και θρομβεκτομή αντίστοιχα στο Νοσοκομείο ΑΧΕΠΑ – Μονάδα Αυξημένης Φροντίδας (Stroke Unit) Α΄ Προπαιδευτικής Παθολογικής Κλινικής Α.Π.Θ και Επεμβατική Ακτινολογία (Αγγειογράφος Ακτινολογικού Εργαστηρίου Α.Π.Θ)
Βιβλιογραφία
Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke 2019;50(12):e344-e418
Χρήστος Γ. Σαββόπουλος, Δημήτριος Α. Τσακίρης. Θρομβοεμβολικές Παθήσεις. Επιδημιολογία – Διάγνωση –Αντιμετώπιση. Εκδόσεις ΡΟΤΟΝΤΑ, Θεσσαλονίκη 2022
Χρήστος Γ. Σαββόπουλος, Απόστολος Θ. Ματιάκης, Μιχαήλ Δούμας, Συμεών Μεταλλίδης. Στοιχεία Παθολογίας- Νοσολογίας κατά την άσκηση της Οδοντιατρικής, Εκδόσεις ΡΟΤΟΝΤΑ, Θεσσαλονίκη 2024
Χ. Σαββόπουλος, Θ. Τέγος. Αγγειακά Εγκεφαλικά Επεισόδια. Κεφάλαιο Παθήσεων της Καρδιάς και των Αγγείων στο Βιβλίο Εσωτερικής Παθολογίας Τομέα Παθολογίας –Τμήματος Ιατρικής ΑΠΘ, Εκδόσεις UNIVERSITY STUDIO PRESS, 6η Έκδοση, Θεσσαλονίκη 2025
Shyam Prabhakaran, Nestor R Gonzalez, Kori S Zachrison , et al. 2026 Guideline for the Early Management of Patients With Acute Ischemic Stroke: A Guideline From the American Heart Association/American Stroke Association. Stroke 2026 Jan 26. doi: 10.1161/STR.0000000000000513. Online ahead of print.
Γράφει ο Χρήστος Σαββόπουλος Παθολόγος – Συνεργάτης ιατρός της κλινικής Κυανούς Σταυρός
